Parodontologie
Zähne erhalten
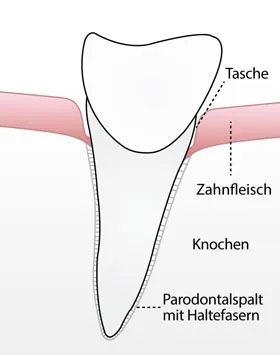
Parodontologie beschäftigt sich mit dem Zahnhalteapparat. Dazu gehören Zahnfleisch, Wurzelzement, Faserapparat und Kieferknochen. Entzündet sich das Zahnfleisch, spricht man von Gingivitis. Greift die Entzündung auf den tiefen Zahnhalteapparat über, entsteht Parodontitis.
Bei Erwachsenen ist Parodontitis einer der häufigsten Gründe für Zahnverlust. Sie verläuft lange schmerzarm und bleibt deshalb oft unbemerkt. Je früher wir sie erkennen und behandeln, desto besser sind die Aussichten, Zähne dauerhaft zu erhalten.
Was im Mund passiert: Von Plaque zu Entzündung
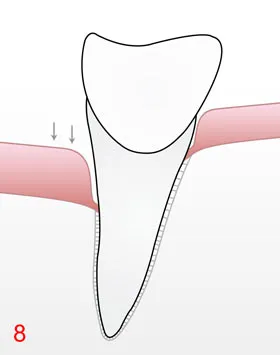
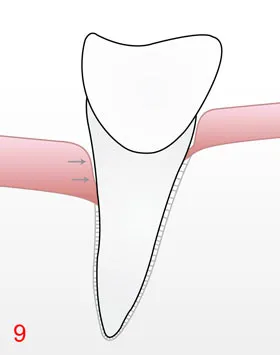
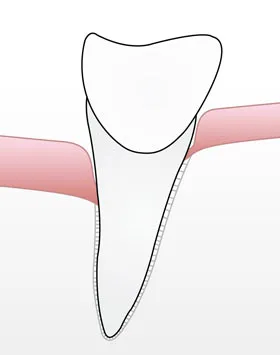
An der Zahnoberfläche bildet sich ständig Biofilm (Plaque). Darin leben Bakterien, die Stoffwechselprodukte erzeugen. Gelangt der Biofilm an die Zahnfleischkante und in die Zahnzwischenräume, reagiert das Gewebe mit einer Entzündung. Zunächst ist nur das Zahnfleisch betroffen (Gingivitis). Wird der Biofilm regelmäßig entfernt, kann diese abheilen.
Bleibt er bestehen, wandert er in die Tiefe. Dann entzünden sich auch die tieferen Strukturen. Es entsteht eine Parodontitis mit Taschenbildung und knöchernem Abbau.
Risikofaktoren, die Parodontitis begünstigen
- Unzureichende Plaque-Kontrolle in den Zwischenräumen
- Rauchen
- Diabetes mellitus (vor allem schlecht eingestellt)
- Mundtrockenheit, Stress, bestimmte Medikamente
- Genetische Faktoren und familiäre Häufung
Woran Sie eine Parodontitis erkennen
Parodontitis verläuft oft leise. Typische Signale sind:
- Zahnfleischbluten beim Putzen oder Apfelbiss
- Rötung, Schwellung, empfindliches Zahnfleisch
- Mundgeruch oder unangenehmer Geschmack
- Länger aussehende Zähne, freiliegende Zahnhälse
- Zahnwanderungen, Lücken, Lockerungen
Wichtig: Schmerzen fehlen häufig. Genau das macht die Erkrankung tückisch.
Wie wir diagnostizieren
1) Parodontaler Screening-Index (PSI)
Ein kurzer, schonender Test mit einer stumpfen Messsonde. Wir prüfen den Zahnfleischsaum und messen erste Taschentiefen. Der PSI zeigt, ob weiterer Untersuchungsbedarf besteht.
2) Parodontalstatus
Wenn der PSI Auffälligkeiten zeigt, vermessen wir Zähne und Zahnfleischtaschen millimetergenau, erfassen Blutungsstellen, Belagsnischen, Rezessionen und Lockerungsgrade.
3) Röntgen
Digitale Röntgenaufnahmen machen den Knochenverlauf sichtbar. So erkennen wir, ob und wo bereits knöcherner Abbau vorliegt und ob er eher horizontal oder vertikal verläuft.
Die Therapie – strukturiert in Phasen
A) Vorbehandlung und Hygienephase
- Aufklärung: Was liegt vor, was bewirkt die Entzündung, was hilft wirklich
- Individuelle Mundhygiene: Technik für Bürste, Zahnseide und Interdentalbürsten
- Professionelle Zahnreinigung (PZR): Entfernung von Belägen und Zahnstein
- Sanierung von Nischen: Undichte Füllungsränder, störende Überhänge
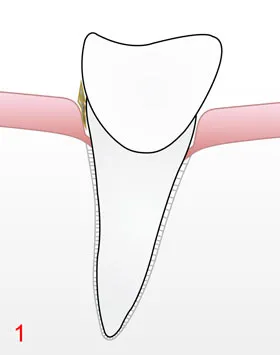
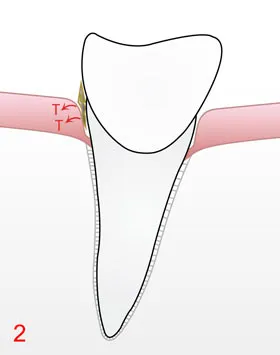
B) Nicht-chirurgische Parodontaltherapie
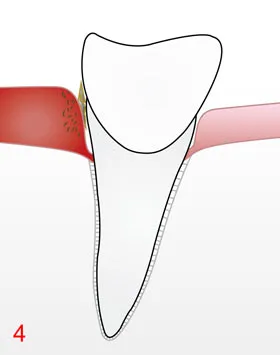
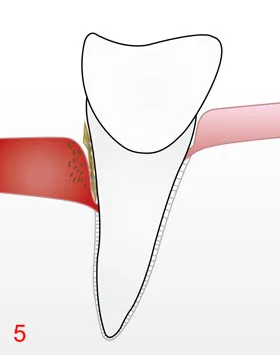
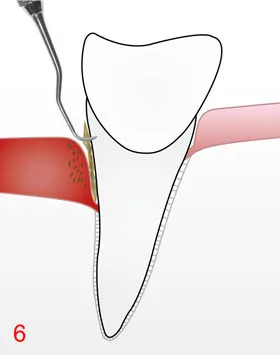
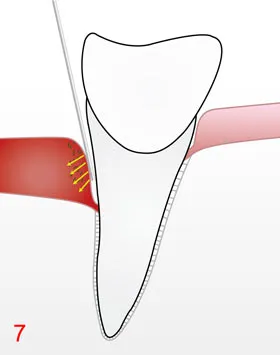
Unter lokaler Betäubung werden die Wurzeloberflächen in den Taschen mit feinen Handinstrumenten und gegebenenfalls Ultraschall gereinigt und geglättet. Schonende Verfahren entfernen weiche Beläge auch in schwer zugänglichen Bereichen.
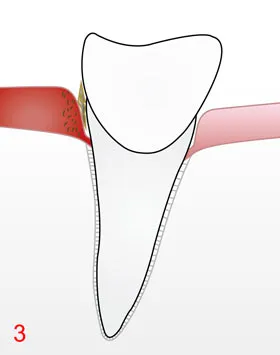
C) Re-Evaluation
Etwa 6–12 Wochen nach der Therapie kontrollieren wir Taschentiefen, Blutung und Beläge. Viele Taschen reduzieren sich in dieser Zeit, das Zahnfleisch wird fester, Blutungen gehen zurück.
D) Erhaltungstherapie und Nachsorge
Parodontitis ist eine chronische Erkrankung mit der Tendenz zur Wiederkehr. Entscheidend ist die unterstützende Parodontitistherapie (UPT) mit regelmäßigen Prophylaxe-Terminen im individuell passenden Intervall.
Was Sie selbst tun können
- Täglich Zwischenräume reinigen – Interdentalbürsten passen oft besser als Zahnseide
- Zweimal täglich mit fluoridhaltiger Zahnpasta putzen – nach dem Putzen nicht sofort kräftig ausspülen
- Rauchen reduzieren oder aufhören – das verbessert die Heilung deutlich
- Diabetes gut einstellen – Entzündung und Blutzucker beeinflussen sich gegenseitig
- Regelmäßige Kontrollen wahrnehmen – auch wenn nichts weh tut
Häufige Fragen
Tut die Behandlung weh?
Mit lokaler Betäubung ist die Reinigung in der Regel gut erträglich. Bei sehr empfindlichen Bereichen teilen wir die Behandlung auf oder betäuben gezielt nach.
Warum blutet mein Zahnfleisch beim Putzen?
Blutung ist ein Entzündungszeichen. Richtiges Putzen macht es nicht schlimmer, sondern hilft. Wichtig ist die Technik. Wir zeigen sie Ihnen Schritt für Schritt.
Wie oft muss ich zur Nachsorge?
Das hängt von Risiko und Befund ab. Viele kommen alle 3–4 Monate, manche alle 6 Monate. Wichtig ist die Regelmäßigkeit.
Unser Behandlungsansatz
Wir legen Wert auf eine ruhige, transparente Behandlung mit klarer Abfolge. Moderne, schonende Instrumente und ergänzende Verfahren kommen indikationsgerecht zum Einsatz. Unser Ziel ist stets der Zahnerhalt. Wir besprechen alle Schritte verständlich und entscheiden gemeinsam, was für Sie sinnvoll ist.
Sie haben Fragen oder möchten einen Termin? Rufen Sie uns an, wir beraten Sie gern.
Schnelle Terminvergabe
Montags bis Freitags